30/12/2022 - 13:23
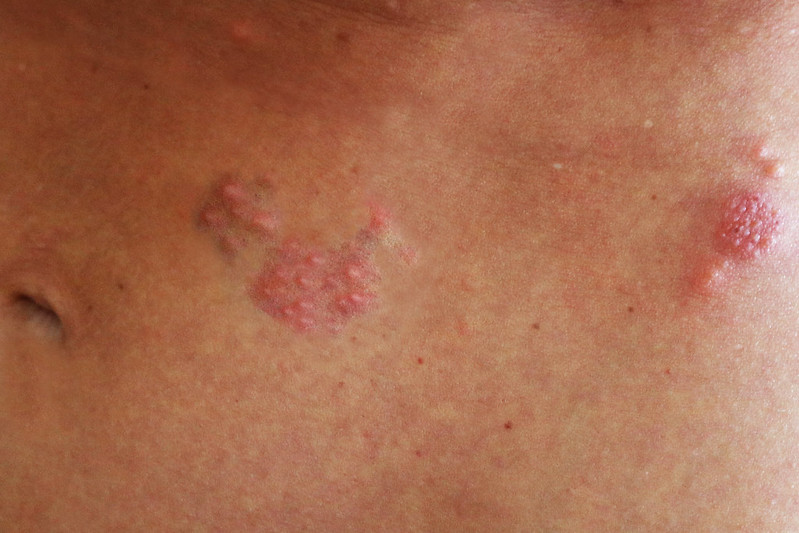
Mais de 90% da população mundial tem o vírus que causa a catapora adormecido em seu sistema nervoso. A maioria das pessoas contrai o vírus varicela-zóster, ou VVZ, quando contrai catapora quando criança. Para cerca de um terço dessas pessoas, esse mesmo vírus será reativado anos depois e causará herpes-zóster.
- Por que o vírus da herpes se reativa
- Beijo seria o fator primordial da propagação do herpes na história
- Vírus comuns podem deflagrar a doença de Alzheimer
Embora a maioria das pessoas esteja familiarizada com a erupção cutânea dolorosa que o VVZ causa na catapora, um amplo espectro de outras complicações também pode ocorrer mesmo sem sintomas visíveis na pele. Entre os mais graves está o acidente vascular cerebral (AVC), em particular o AVC isquêmico, que ocorre quando o suprimento de sangue para o cérebro é restringido pelo estreitamento das artérias ou bloqueado por um coágulo.
As pessoas com herpes-zóster têm um risco aproximadamente 80% maior de derrame do que aquelas sem a doença, e esse risco permanece elevado por até um ano após a resolução da erupção cutânea. O risco de AVC é quase o dobro para aqueles com erupção no rosto e triplicado para aqueles com menos de 40 anos.

Mecanismo misterioso
O mecanismo por trás desse risco de AVC em longo prazo é praticamente desconhecido. Alguns pesquisadores propuseram que a infecção direta das artérias pode ser a causa. No entanto, algumas características das infecções por VVZ sugerem que este não é o quadro completo. Um tema comum das infecções por VVZ é a inflamação crônica que se espalha além do local original da infecção, a qual pode persistir por semanas a meses depois que o vírus não é mais detectável e, presumivelmente, inativo novamente.
Sou neurovirologista e meu laboratório estuda como o VVZ contribui para distúrbios neurológicos, como derrame e demência. Em nossa pesquisa publicada recentemente, descobrimos que a reativação do VVZ desencadeia a formação de sacos celulares, ou exossomos, transportando proteínas que contribuem para a coagulação do sangue e a inflamação. Um aumento dessas proteínas pode levar a um risco aumentado de acidente vascular cerebral.
O vírus varicela zoster permanece dormente no sistema nervoso após a infecção inicial. Biblioteca de fotos científicas – Heather Davies/Brand X Pictures via Getty Images
Exossomos carregam proteínas de coagulação do sangue
Exossomos são pequenas vesículas, ou sacos cheios de líquido, feitos dentro das células em todo o corpo. Eles são como mochilas que transportam carga, como proteínas e ácidos nucleicos, da célula para tecidos distantes. Embora críticos para funções biológicas essenciais, como a comunicação entre as células, os exossomos também podem desempenhar um papel fundamental na progressão da doença e são alvos de drogas para muitas doenças.
Queríamos ver se os pacientes com herpes desenvolvem exossomos que carregam proteínas envolvidas na coagulação do sangue, aumentando o risco de derrame. Então, isolamos exossomos do sangue de 13 pacientes no momento da erupção cutânea e os comparamos com exossomos isolados de doadores saudáveis.
Quando analisamos o conteúdo desses exossomos, descobrimos que os pacientes com herpes-zóster tinham níveis nove vezes maiores de proteínas de coagulação do que os pacientes saudáveis. Além disso, descobrimos que os exossomos dos pacientes com herpes ainda apresentavam níveis elevados dessas proteínas três meses após a erupção cutânea inicial.
Para confirmar funcionalmente que o conteúdo desses exossomos pode induzir a coagulação, expusemos plaquetas – fragmentos celulares envolvidos na coagulação do sangue – de pessoas saudáveis a exossomos de pacientes com herpes ou de pessoas saudáveis. Descobrimos que a exposição de plaquetas a exossomos de herpes fez com que elas se aglutinassem e formassem agregados com outros tipos de células sanguíneas, como fariam na formação de um coágulo sanguíneo.
Esses achados sugerem que os exossomos podem ser um mecanismo potencial de como o vírus varicela-zóster aumenta o risco de derrame em pacientes com herpes-zóster.

AVC e herpes-zóster
Uma vacina aprovada pela Food and Drug Administration dos EUA para prevenir herpes-zóster, Shingrix, está disponível para adultos com 50 anos ou mais e adultos imunocomprometidos com 18 anos ou mais. No entanto, aqueles com maior risco de AVC têm menos de 40 anos e não são elegíveis para Shingrix. Um grande grupo desses indivíduos provavelmente não foi vacinado contra catapora quando criança, já que a vacina contra catapora só foi aprovada nos EUA em 1995 e a aceitação por adultos era bastante baixa na época. Embora a vacinação com a vacina contra varicela reduza significativamente o risco de herpes-zóster, ainda é possível que uma infecção latente seja reativada e cause a doença.
Embora nosso estudo forneça evidências de uma possível maneira pela qual o herpes-zóster pode causar um risco aumentado de derrame durante e logo após a infecção, são necessárias mais pesquisas sobre por quanto tempo esse risco persiste. Estamos conduzindo estudos de acompanhamento para avaliar por quanto tempo os pacientes podem ter uma tendência aumentada de formar coágulos sanguíneos após a resolução da infecção por herpes-zóster. Esses estudos longitudinais também examinarão se os exossomos podem ser usados como um biomarcador para monitorar o risco de AVC após o herpes-zóster.
Enquanto isso, esperamos que nossas descobertas possam fornecer um alvo potencial para o desenvolvimento de tratamento e encorajar as pessoas a serem vacinadas contra herpes-zóster.
* Andrew Bubak é professor assistente de Pesquisa de Neurologia na Universidade do Colorado, Câmpus Médico Anschutz.
** Este artigo foi republicado do site The Conversation sob uma licença Creative Commons. Leia o artigo original aqui.